您睡觉打鼾吗?
许多人睡觉打鼾却不自知,直到有一天被自己的鼾声震醒/憋醒,或是被枕边人摇醒,为什么有的人睡觉会打鼾呢?
当我们的气道狭窄至完全关闭,鼾声消失时会发生严重的呼吸暂停,医学上叫阻塞性睡眠呼吸暂停(OSA),任其发展会给身体各器官会带来严重的健康损害。在OSA的治疗中,除了生活方式和睡眠习惯的干预外,呼吸机治疗是治疗睡眠呼吸暂停的首选方法之一。
生活中许多OSA患者尽管已经意识到打鼾对身体造成的危害,既想治疗却又嫌上医院麻烦,于是会选择自行购买呼吸机,市面上呼吸机的选择也很多,能在家治疗既经济又方便,看上去是一个不错的选择,但实际上效果如何呢?

38岁的L先生最近一年睡觉打鼾的程度愈发严重了,他经常被憋醒,一晚上需要多次调整睡姿,次日起床后头脑发沉,记忆力也开始下降,在朋友的介绍下购买了一台呼吸机,想通过佩戴呼吸机来改善打鼾的症状,提高睡眠质量,结果适得其反,明明在店里调配好的呼吸机却在实际睡眠过程中极不舒适,以前只是睡觉打鼾,现在根本就没法入睡,索性只能摘了,佩了个寂寞...
他很困惑:呼吸机这么难戴怎么能算是一种有效治疗呢?简直是智商税!直到他来到睡眠中心进行了一次多导睡眠监测和压力滴定,才颠覆了他的认知。
一份“彩虹”睡眠监测报告揭示您的整晚睡眠质量
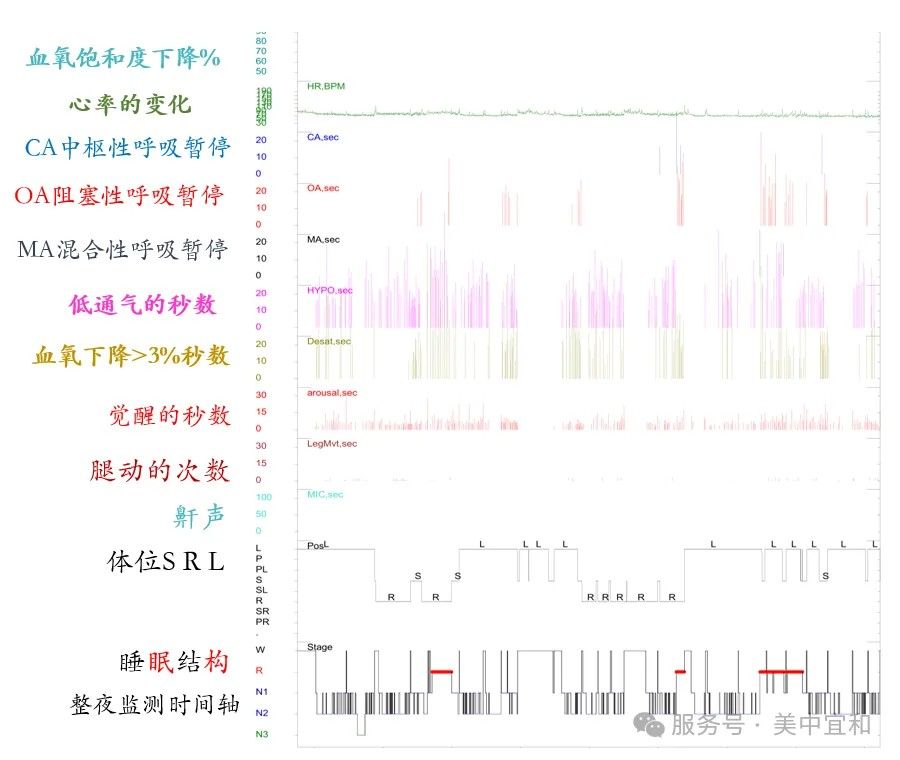
L先生的首次睡眠趋势图
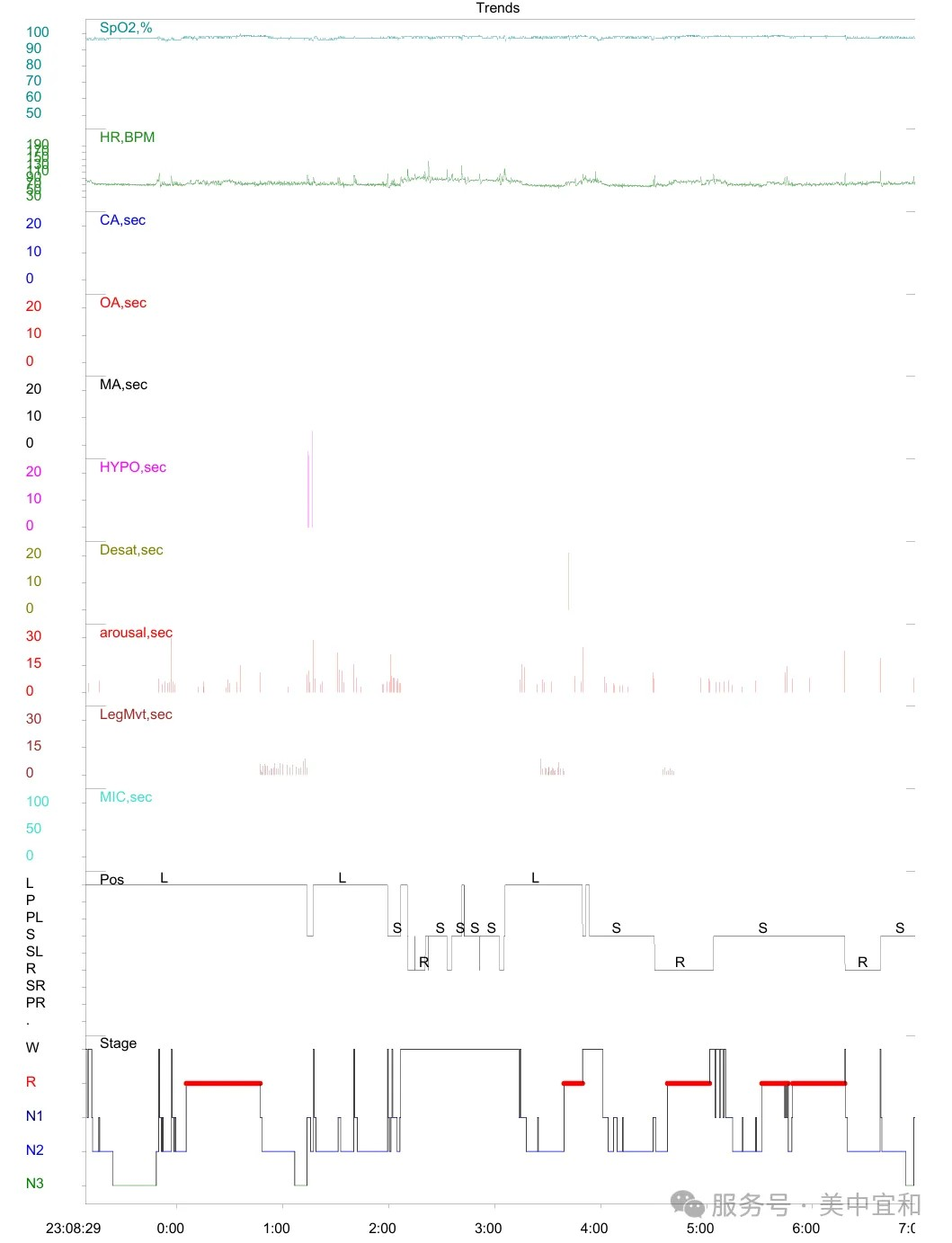
佩戴呼吸机的睡眠趋势图
通过睡眠中心一整晚的睡眠监测和压力滴定,L先生的AHI(睡眠呼吸暂停低通气指数)从 40 多降到 0.5,最低血氧从 89 提升,微觉醒指数也显著降低。他才第一次体验到佩戴呼吸机原来可以这样舒服。睡眠中心的技师在随访了解到,L先生可以做到天天佩戴,嗜睡、困倦、觉醒的状况改善很多,目前没有不适,他终于能体会到美美睡一觉的滋味了。
01
为什么不建议自行购买呼吸机?
我们先了解一下呼吸机治疗的原理:全称为持续气道正压通气(CPAP),通过面罩向气道内持续输送一定压力的气流,形成气体支架,撑开塌陷的上气道,维持气道通畅。消除鼾声和呼吸事件,从而消除睡眠低氧,改善睡眠结构。
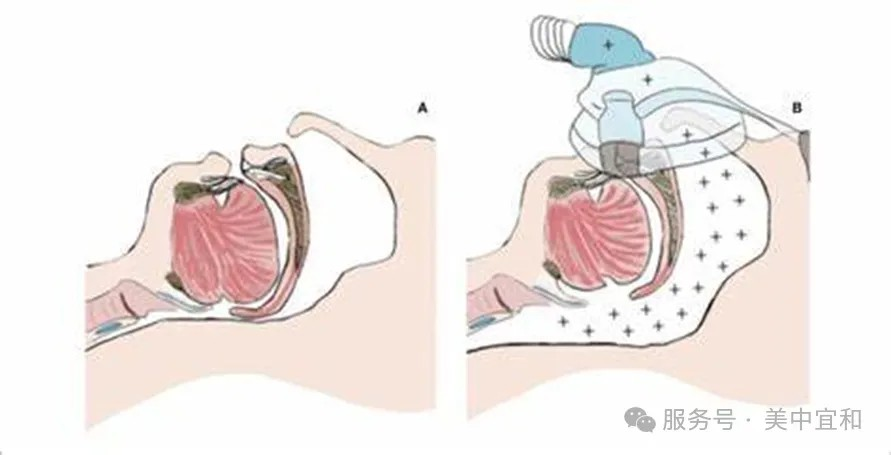
治疗原理很简单,但开始呼吸机治疗前需要在医院进行整夜压力滴定,确定治疗参数——这就像配眼镜要先“验光”是一个道理。而这个过程是一套非常严谨的“量身定制“过程,具体包括以下几个维度的内容:
1治疗前预评估
✅先做多导睡眠监测(PSG) 明确 OSA 诊断、严重程度(AHI)、缺氧程度及睡眠结构,再评估是否适合 CPAP。
2呼吸机参数设定
✅医生 / 睡眠中心技师根据睡眠监测结果,通过压力滴定(手动或自动) 设定 “最佳治疗压力”(既保证疗效又避免不适)。
3设备选择
✅结合患者脸型、睡眠习惯(如是否张口睡)推荐合适的面罩类型(鼻面罩、口鼻面罩、鼻垫面罩)和呼吸机类型(定压 / 自动调压)。
4使用指导与随访
✅睡眠中心的医生/技师会指导患者正确佩戴、清洁、维护方法;定期随访(1-3 个月),根据反馈调整参数或设备,解决使用中的问题(如口干、不耐受)。
所以,采用呼吸机治疗要有一套 “睡眠监测 - 压力滴定 - 设备适配 - 随访调整” 的科学全流程,而自行购买呼吸机往往在个体化适配和专业指导方面缺失,因此才出现L先生认为呼吸机不舒适、无效等错误认知。
02
治疗OSA,为什么是呼吸机治疗?
OSA 的治疗分为基础治疗、非手术治疗和手术治疗三大类,其中非手术治疗中的持续气道正压通气(CPAP) 是中重度 OSA 的一线首选方案。它的核心优势体现在以下几方面:
形成气体支架,直接改善气道阻塞
CPAP 通过 “持续气流支撑” 直接消除睡眠中的气道塌陷,可使 OSA 患者的睡眠呼吸暂停低通气指数(AHI)从 “中重度(≥15 次 / 小时)” 降至 “正常(<5 次 / 小时)”,显著减少夜间缺氧、打鼾、呼吸暂停等症状。
改善远期预后,降低并发症风险
OSA 患者长期夜间缺氧易导致高血压、冠心病、脑卒中等心脑血管疾病,以及 2 型糖尿病、认知功能下降等。规律使用 CPAP 可纠正缺氧,降低上述并发症的发生率,甚至改善已有的高血压、心律失常等问题。
改善结构,提升睡眠质量
OSA 患者常因睡眠质量差出现白天嗜睡、疲劳、注意力不集中、记忆力下降、情绪烦躁等问题。CPAP 可恢复正常睡眠结构(增加深睡眠和 REM 睡眠比例),有效缓解这些症状,提升工作和生活能力。
适用范围广
无论阻塞部位在鼻腔、咽腔还是舌根,CPAP 均能通过气流支撑起效,适用于大多数中重度 OSA 患者,尤其适合无法手术(如高龄、合并严重基础病)或手术效果不佳的患者。

文中医疗图片说明:
仅用于医学科普知识传播,旨在阐释相关治疗原理、过程及可能出现的一般性效果表现,照片所示部位已去除可识别个人身份的特征信息。